
AU CŒUR DES VOLS COMMERCIAUX
Conseils pratiques pour les navigants et leurs passagers
Ces progrès ont cependant fait apparaître les contraintes physiques et psychiques pour l’homme. Ainsi, le vol atmosphérique soumet le pilote à des situations aussi variées que l’hypobarie, l’hypoxie d’altitude ou encore les accélérations positives dans un axe vertical, des situations qui ne sont pas sans conséquence sur le fonctionnement de l’organisme humain.
Deux médecins font le point sur les problèmes rencontrés par les navigants.
La physiologie humaine et l’oxygène Sur le plan de la physiologie cardio-respiratoire, trois systèmes sont individualisés : *Le système circulatoire, cœur et vaisseaux sanguins *Le système respiratoire : trachée, bronches, poumons et alvéoles *Le système sanguin : les globules rouges transporteurs d’oxygène. Cet ensemble permet l’oxygénation des tissus, l’épuration du gaz carbonique et l’apport en nutriments à l’ensemble des cellules.
QUELLE ATMOSPHERE A 10000 m ?
L’atmosphère est un fluide complexe en perpétuel mouvement autour de la terre.
L’air est un mélange gazeux qui s’étale du sol à une altitude de 150 km environ.
La densité de l’air diminue à mesure que l’altitude augmente mais sa composition n’est pas modifiée.
Un homme consomme en fonction de son activité entre 3000 et 5000 litres d’air par 24 heures.
Dès que l’on est amené à séjourner brièvement ou durablement dans une zone de haute altitude, on s’expose à diverses variations barométriques, thermiques et gazométriques.
L’atmosphère est composée de 5 couches principales mais c’est surtout dans les deux couches les plus basses qu’évoluent les vols commerciaux.
• La stratosphère qui s’étale de 10-12 km à 55-60 km.
Son plancher est constitué par la tropopause.
Elle se caractérise par une raréfaction considérable de l’air, l’absence presque totale de vapeur d’eau ainsi que par un haut rayonnement d’UV.
• La troposphère qui s’étend du sol à 10-12km.
C’est la couche dans laquelle nous évoluons et où se réalisent la plupart des phénomènes météorologiques. Cette couche renferme la quasi-totalité de l’eau de l’atmosphère et représente 80 % de la masse atmosphérique. La température s’y abaisse progressivement selon un gradient de 0,6°C par 100 m jusqu’à une valeur moyenne de -56°C.
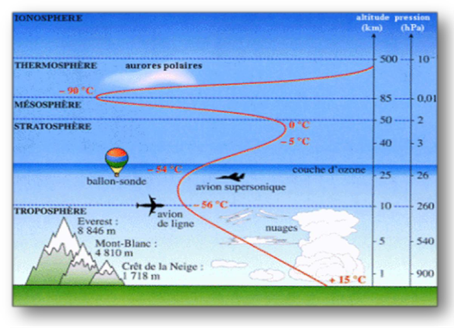
La composition de l’air atmosphérique reste à peu près constante jusqu’à 120 km, à la concentration d’eau près. Son constituant majoritaire est un gaz inerte : l’azote (78 %), le second constituant, vital pour l’homme, étant l’oxygène (21 %). Le gaz carbonique et les gaz rares n’entrent dans cette composition qu’à la hauteur de 1 %.
Si les proportions de gaz restent constantes quelle que soit l’altitude, la quantité au mètre cube diminue avec la pression atmosphérique.
Chaque composant gazeux a une pression partielle, la somme de toutes les pressions partielles des divers gaz constitue la pression totale : c’est la pression barométrique. Cette pression barométrique diminue à mesure que l’altitude augmente.
On remarque qu’avec une pression basse, un air froid et sec,
la PaO2 est incompatible avec la vie > la pressurisation est donc indispensable.
DE L’ATMOSPHERE EXTERIEURE A L’ATMOSPHERE CABINE
• variation de la Pression, de l’altitude et de l’oxygène : quels mécanismes physiologique pour y répondre ?
Oxygène et altitude
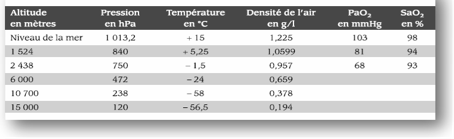
La quantité d’oxygène diminue : • d’un tiers à 3200 m moyenne altitude • de moitié à 5500 m haute altitude • de deux tiers à 8848 m très haute altitude.
La diminution de la pression partielle d’O2 dans l’air ambiant entraîne une diminution du nombre de molécules disponibles pour le fonctionnement de chaque cellule : ainsi se définit l’état d’hypoxie.
Les manifestations de l’hypoxie sont cependant propres à chaque individu. Elles surviennent le plus souvent dès 3500 m, occasionnant de symptômes très reconnaissables telles les céphalées (maux de tête), la dyspnée (difficultés à respirer), ou l’asthénie (fatigue).
Evolution physiologique humaine en fonction de l’altitude/pression

Si cette hypoxie n’a pas de conséquence chez le sujet sain, elle peut constituer un élément déstabilisant ou un état cardiovasculaire précaire chez certains voyageurs malades.
L’adaptation du corps se met alors en place en quelques secondes par une tachycardie (accélération du rythme cardiaque) et par l’augmentation de la fréquence respiratoire.
L’adaptation complète de l’organisme est bien plus longue et passe par l’augmentation de la synthèse de l’hémoglobine grâce à la synthèse d’EPO (érythropoïétine) au niveau rénal.
Il existe une phase de compensation complète de l’organisme entre 1500 et 3500 m (5000 à 11500 ft), grâce à des réactions cardiorespiratoires adaptées laissant toutefois apparaître une certaine fatigue qui reste modérée tant que l’altitude n’excède pas 8000 ft.
Ce phénomène explique pourquoi l’atmosphère cabine est comprise dans cette zone de compensation complète.
• Pression barométrique en cabine : principe de fonctionnement
L’atmosphère reconstituée en cabine est réalisée par un prélèvement au niveau du moteur qui fait circuler l’air de l’extérieur de l’avion vers l’intérieur, permettant l’arrivée d’O2 et le rejet de gaz carbonique.
Les conditions de vol en croisière à 10700 m correspondent à la pression atmosphérique d’une altitude de 1524 m (5000ft), une hygrométrie de 10 à 0 % à une température ambiante de 18°C.
Aussi, pour fournir une quantité d’O2 suffisante pour les occupants de l’appareil, l’air doit être souvent renouvelé, avec un débit important, avec pour corollaire de majorer la sécheresse de l’air.
La cabine est continuellement ventilée, normalement avec un mélange d’air extérieur (40-60 %) et d’air de la cabine remis en circulation, celui-ci ayant fait l’objet d’un filtrage des particules à travers des filtres à air hautement efficaces (les mêmes que ceux utilisés en salle d’opération).
L’ozone est également traité par des filtres adaptés.
La réglementation internationale précise que tout avion de transport civil doit évoluer à une altitude-cabine maximale de 2438 m (8000 ft) en vol normal et de 4572 m (15000 ft) en cas de panne du dispositif de pressurisation.
Exemple : sur un Airbus A320
– Au FL 350 : altitude cabine 6850 ft
– Au FL 370 : altitude cabine 7400 ft
– Au FL 380 : altitude cabine 7750 ft
• Ambiance thermo-hygrométrique : une importante variation au cours du vol
La température diminue avec l’altitude soit 6,5°C/1000 m jusqu’à 10000 m.
Elle est alors constante aux alentours de -56°C. La température en cabine est, quant à elle, maintenue constante aux alentours de 22°C. L’hygrométrie s’exprime en pourcentage correspondant à la quantité de vapeur d’eau contenue dans l’air. Au cours du vol, cette hygrométrie varie beaucoup : supérieure à 70 % au décollage, elle diminue au cours du vol, pour s’échelonner entre 10 et 20 % en fin de vol.
Ainsi, la cabine est très rapidement asséchée pour atteindre des valeurs d’autant plus basses que le vol est long et ce, malgré le rejet de vapeur d’eau par les passagers.
Quelles sont les CONSEQUENCES d’un vol SUR L’ORGANISME ?
Du point de vue cardiovasculaire : la maladie thromboembolique (MTE)
*Physiopathologie
Lors d’un vol commercial long-courrier, le risque du point de vue cardiovasculaire est celui de la formation d’un caillot au niveau du réseau veineux jambier c’est à dire là où le sang stagne. Le caillot peut ensuite se décrocher pour atteindre le cœur au niveau des cavités droites (oreillette et ventricule). Il va enfin traverser le cœur et venir se bloquer au niveau des artères pulmonaires. L’obstruction sera d’autant plus importante que le caillot est gros. Cette obstruction provoque alors une embolie pulmonaire.
Le mécanisme de l’embolie pulmonaire
Le début est brutal marqué par une douleur thoracique latéralisée ou médiane, constrictive en étau, angoissante, avec respiration rapide, sueurs, cyanose (coloration bleuâtre des téguments) et toux sèche. *Lorsque le caillot est volumineux, l’embolie pulmonaire peut être foudroyante par obstruction de l’artère pulmonaire. C’est une mort subite ou une mort en quelques minutes par collapsus. *Lorsque le caillot est plus petit ou fragmenté, avec obstruction des branches distales de l’artère pulmonaire, l’embolie pulmonaire est beaucoup plus fruste. Elles sont très fréquentes. Les symptômes sont souvent trompeurs : vague douleur thoracique, tachycardie inexpliquée, angoisse, gêne respiratoire… Le diagnostic est souvent porté quelques jours plus tard en cas d’infarctus pulmonaire : crachats sanglants, toux, fébricule (fièvre à 38°C). La radiographie pulmonaire est souvent évocatrice. Le scanner ou la scintigraphie pulmonaire confirme le diagnostic. Le traitement dans l’urgence fait appel aux anticoagulants intraveineux. Puis un traitement anticoagulant oral à vie.
Il est important de noter que la stagnation du sang est favorisée par la compression des veines du fait de la position assise prolongée, avec la cuisse fléchie comprimant le paquet vasculo-nerveux au niveau de l’aine. Le phénomène est particulièrement marqué lorsque l’espace autour du siège est exiguë.
Certes, le fait de rester assis pendant de longues périodes, dans une position étriquée, inconfortable et réduisant l’opportunité de se lever, est tolérable pour la plupart des occupants d’un avion mais pour certains, cela se traduit par des œdèmes périphériques, des crampes, et potentialise des problèmes de circulation (thrombose veineuse profonde voire embolie pulmonaire).
Dans le cas des passagers, ce phénomène peut être amplifié selon le siège où il se trouve : ceux qui sont assis côté hublot ont un facteur d’immobilité plus important dans la mesure où ils ont plus de difficultés à se lever, surtout pendant les vols de nuit.
A noter également qu’un caillot ainsi formé dans la jambe a de grandes chances de migrer lorsque la personne se lève.
Le risque est d’autant plus grand qu’il existe des facteurs favorisants propres à cette formation de caillots : anomalies de l’hémostase +++ (coagulation du sang), antécédents familiaux, varices, utilisation de contraception et tabac, obésité (IMC > 30), âge > 50 ans.
Ce risque augmente aussi avec la distance (> 10 000 km) et donc avec la durée de vol > 7h.
Le mécanisme initiateur de risques semble être la « stagnation du sang » causée par une immobilité en position assise, associée à des paramètres comme la rétention de fluides dans les jambes, la réduction d’O2, une hémoconcentration liée à une déshydratation et à l’activation de la coagulation.
Les spécificités des navigants
 Il est important de noter que le risque de MTE est plus faible chez le personnel naviguant (0,2 cas répertoriés pour 1000) que dans la population générale (10 pour 1000 voyageurs sains après un vol de plus de 7h).
Il est important de noter que le risque de MTE est plus faible chez le personnel naviguant (0,2 cas répertoriés pour 1000) que dans la population générale (10 pour 1000 voyageurs sains après un vol de plus de 7h).
Cela s’explique par le fait que le personnel naviguant commercial est constitué de personnes sélectionnées, en bonne forme physique, avec peu de stase veineuse (ralentissement circulatoire) du fait de déplacements fréquents.
Pour le personnel naviguant technique long-courrier (PNT LC), les déplacements sont en revanche beaucoup plus limités.
DESHYDRATATION et SECHERESSE
La diminution de l’hygrométrie en cabine peut favoriser la déshydratation de l’organisme. Elle contribue alors potentiellement à l’accélération du rythme cardiaque et à l’augmentation de la viscosité du sang (par hémoconcentration), ce qui majore le risque de formation d’un caillot dans les mollets.
La sécheresse extrême de l’air prélevé à l’extérieur a pour conséquence une déperdition hydrique (perte d’eau) et un assèchement rapide des muqueuses. Le port de lentilles oculaires est d’ailleurs fortement déconseillé à bord.
Comment prévenir ou limiter les risques ?
Conseils aux passagers
La prévention repose sur trois types de mesure :
* Adopter les gestes adéquats durant le vol
– Privilégier une bonne hydratation (1 litre d’eau pour 6 heures de vol). S’hydrater a aussi pour but d’augmenter la diurèse et donc obliger le voyageur à se déplacer plus fréquemment pour aller aux toilettes…
– S’abstenir de consommer certaines substances telles de l’alcool ou des sédatifs, etc.
– Exercer des mouvements des jambes et engager une déambulation fréquente (10 battements de pieds toutes les heures),
– S’efforcer de se lever toutes les 2 à 3 heures,
– Eviter autant que possible de plier ou croiser les jambes.
* Adapter son habillement
– Porter des vêtements amples,
– Enlever ses chaussures pendant le vol,
– Porter si nécessaire des chaussettes/bas de contention +++ (risque 20 fois plus faible de MTE)
Des bas de contention : pourquoi faire ?
Le mécanisme normal du retour veineux est favorisé par la contraction du mollet et l’écrasement de la semelle plantaire. 30 cm3 de sang veineux sont ainsi propulsés à chaque pas lors de la marche. Les veines sont aussi munies de sorte de clapets (valvules) qui s’ouvrent au passage du sang du bas vers le haut et se referment pour que le sang ne reflue pas vers le bas. La pression veineuse à la cheville est de 90 millimètres de mercure (que l’on soit couché, assis ou debout). A la marche, cette pression chute à 30mmHg.
L’action de la contention veineuse est purement mécanique. Elle lutte contre cette hyperpression sanguine qui altère la paroi de la veine.
Cette pression par les bas de contention, en exerçant une pression à dégressivité physiologique, diminue le calibre des veines qui se dilate du fait de la stase et permet, de plus, de rapprocher les bords des valvules et de ce fait améliore la circulation veineuse de retour.
* LIMITER LES RECOURS pharmacologiques inutiles
Aucun procédé ou médicament n’a montré une quelconque efficacité en termes de prévention primaire (sauf en présence de facteurs de risque).
Conseils au personnel naviguant

C’est essentiellement la prévention de la thrombose veineuse profonde qui doit être prise en considération :
– Privilégier l’hydratation (même si la diurèse est augmentée),
– Adopter des bas de contention si nécessaire,
– Demander obligatoirement un Echo-doppler veineux en cas de douleur asymétrique dans les mollets après le vol !!!
Il est important de savoir que les symptômes d’une phlébite ne sont pas toujours immédiats. Ils peuvent apparaître 2 heures après l’atterrissage de votre avion. Le risque demeure jusqu’à environ 8 semaines après votre atterrissage.
Il est aujourd’hui prouvé, que le risque de thrombose augmente avec la durée du voyage :
– un voyage en avion de plus de 4 heures entraîne une augmentation du risque 2 à 4 fois plus élevée,
– un voyage en avion de plus de 12 heures multiplie ce risque par 10.
CONCLUSION
Le personnel naviguant en bonne santé c’est à dire soumis à des check-up réguliers a un risque plus faible que la population générale de présenter une complication liée aux vols long-courriers car il sélectionné pour sa bonne santé ; il est formé, sensibilisé et concerné par sa santé.
Rester en bonne santé suppose cependant une bonne hygiène de vie (alimentation équilibrée, boisson sans alcool, activité physique) tel un sportif, pour permettre à l’organisme de faire face aux contraintes du vol commercial.
